I augusti 2014 förklarade Världshälsoorganisationen WHO det pågående ebolautbrottet i Västafrika för en internationell hälsokatastrof. Det första fallet hade identifierats i Guinea i mars samma år och under hösten hade smittan spridit sig. Förutom Guinea drabbades grannländerna Liberia och Sierra Leone hårdast. Totalt sett insjuknade fler än 28 000 personer varav mer än en tredjedel dog i det mest omfattande ebolautbrottet i modern tid.
Eftersom inget botemedel finns mot sjukdomen består de vårdande insatserna av symtomlindring och vätsketillförsel. Varför somliga tillfrisknar medan andra dör vet inte forskarna, men de som överlevt inflammationen tycks ha ett kvarvarande immunologiskt skydd mot viruset. Hur bestående det är vet man dock inte.
Liksom vid det senare utbrottet av zikavirus, som bland annat ledde till allvarliga fosterskador hos foster vars mammor blivit smittade under graviditeten, var behovet och efterfrågan på ett förebyggande vaccin stort under ebolaepidemin. Men till skillnad mot för zikavirus, där det inte fanns någon tidigare forskning på området, var vaccinsituationen mer gynnsam vid ebolautbrottet.
Eftersom ebolaviruset bedömts som ett möjligt bioterrorvapen hade hälsovårdsmyndigheten i Kanada redan utvecklat en möjlig vaccinkandidat mot ebola. Under senhösten 2014, strax efter ebolautbrottet nått sin topp, tog läkemedelsbolaget MSD över utvecklingen av vaccinet tillsammans med det amerikanska bioteknikbolaget New link genetics. Kort därefter inleddes de första fas I-studierna med vaccinet.
– Att den kanadensiska hälsovårdsmyndigheten hade investerat i detta vaccin, gjort de rätta prekliniska studierna och tillverkat en viss mängd av vaccinet var avgörande för möjligheten att påbörja de kliniska studierna så snabbt, berättar Beth-Ann Coller, chef för den globala kliniska utvecklingsenheten på MSD, som har lett vidareutvecklingen av ebolavaccinet.
Den fortsatta dokumentationen och prövningen av vaccinet gjordes sedan under pågående ebolautbrott.
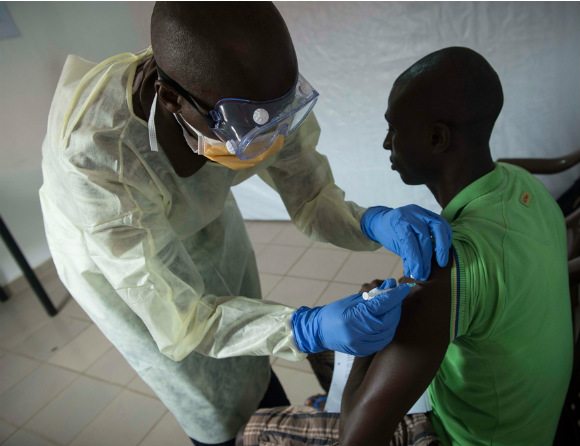
Förr att studera vaccinets klinisk effekt, det vill säga om det skyddade mot smitta, testades vaccinet i en så kallad ringvaccination. En person med konstaterad ebolainfektion identifierades, och därefter ett antal människor i den personens omedelbara närhet. Tillsammans bildade de en liten grupp – ett kluster. De olika klustren randomiserades till att antingen få eller inte få vaccinet. Efter tio dagar, så lång tid det tar för vaccinet att åstadkomma ett immunsvar, och upp till 84 dagar efter vaccinationen undersöktes effekten som visade sig vara mycket god.
– Ingen av de som fick vaccinet utvecklade ebola och efter en interimsanalys rekommenderas alla deltagare i studien att få vaccinet, även barn ner till sex år, säger Beth-Ann Coller.
Än är vaccinet inte godkänt av de regulatoriska myndigheterna, men en ansökan om marknadsgodkännande är på gång, säger Beth-Ann Collar.
Man har också inlett studier för att studera vaccinet i ännu yngre åldersgrupper. Eftersom det inte görs under något pågående ebolautbrott är det inte effekten man studerar utan de primära effektmåtten är säkerhet och immunsvar.
I studien, där cirka 4 000 personer ingår varav cirka 1 400 är barn mellan sex och ett års ålder, jämförs MSD:s vaccinkandidat V920 och en vaccinkandidat från läkemedelsbolaget Janssen, som också är i fas III, mot placebo.
– Vi kommer bland annat att jämföra immunresponsen hos barn och vuxna för att se om det är någon skillnad, för att få en bättre förståelse för immunsvaret, säger Beth-Ann Collar.
De kliniska studierna med MSD:s ebolavaccin har möjliggjorts tack vara nära samarbeten mellan bolaget, WHO, Läkare utan gränser och en rad andra organisationer och myndigheter.
Hittills har MSD tillhandahållit vaccinet utan kostnad medan själva insatserna har finansierats av bland annat WHO och Läkare utan gränser. Men efter vaccinet väl blivit godkänt av de regulatoriska myndigheterna kommer det att krävas en annan finansieringsmodell.
– Då kommer det att landa mer på de nationella hälsovårdsmyndigheterna att implementera vaccinet, säger Beth-Ann Coller. Exakt hur det ska det ska göras måste fortfarande definieras.
Även Gavi, en global organisation för tillhandhållande av vaccin, har stött utvecklingen av MSD:s vaccin. Organisationen har enligt Beth-Ann Coller också visat intresse för att köpa upp och lagerhålla ett eller flera ebolavaccin efter de blivit godkända som en beredskap vid kommande ebolautbrott. Och fler utbrott kommer att komma.
– Historiskt sett har det varit ett utbrott ungefär vartannat år. Under 2017 har vi haft ett litet utbrott i Kongo och jag tror att vi kan förvänta oss ett nytt inom en inte alltför avlägsen framtid. Förhoppningsvis kommer det att finnas ett eller flera godkända vaccin då som kan hjälpa att kontrollera det, säger Beth-Ann Coller.