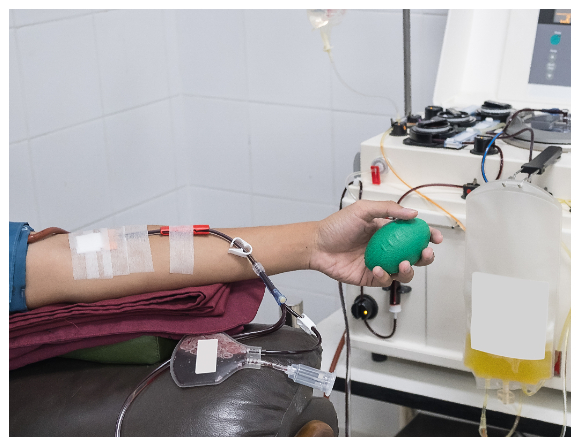
Patientsäkerheten när det gäller transfusioner av trombocyter, blodplättar, skiljer sig mellan Sveriges regioner. Regionernas blodverksamheter använder olika metoder för att minska smittrisk och andra negativa effekter – en del använder ingen metod alls.
I tolv av landets 21 regioner har blodverksamheterna infört en metod som kallas patogeninaktivering när de framställer trombocyter för transfusion. Patogeninaktivering oskadliggör eventuella patogener; virus, bakterier och parasiter som kan föras över från givaren till mottagaren.
Men i två regioner använder blodverksamheterna ingen metod alls för att öka säkerheten när det gäller patogener.
– Det gör mig bekymrad, säger Socialstyrelsens utredare Linda Larsson.
Men Socialstyrelsens utredare inte vill berätta vilka två regioner det är.
– Det är känsligt. Vi vill inte peka ut någon region, säger Linda Larsson.
Föreslår en central nationell blodorganisation
Socialstyrelsen vill stärka Sveriges tillgång på blod och blodkomponenter och öka patientsäkerheten. Det handlar både om att förbättra förmågan i normalläget och att öka beredskapen inför kriser, som en masskadehändelse, eller krig.
Bakgrunden är att myndigheten fick regeringens uppdrag år 2022 att utreda hur Sveriges tillgången på blod och blodkomponenter kan stärkas. I november i år lämnade Socialstyrelsen över sin slutrapport En stärkt blodverksamhet.
I utredningen föreslår Socialstyrelsen införandet av en ny och fristående nationell blodorganisation, som Läkemedelsvärlden berättat om tidigare.
Idag är organisationen splittrad. Alla landets 21 regioner har sina egen blodverksamheter. Dessutom har privata Unilabs blodverksamheter och säljer sina tjänster till regionerna.
Inom begreppet blodverksamhet ryms exempelvis blodgivning vid blodcentraler och blodbussar, framställning av blodkomponenter som trombocyter och plasma för transfusion samt utlämning av blod och blodkomponenter.
Vill förbättra blodsäkerheten
Socialstyrelsen anser att säkerheten när det gäller blod och blodkomponenter behöver förbättras. Som ett led i det arbetar nu myndigheten, på uppdrag av regeringen, med att stödja alla regioner att stegvis införa NAT, Nucelic acid test, vid smittscreening av blodgivare.
Sverige är det enda landet i EU som inte använder NAT som standard. Den stora fördelen med NAT är att många smittor kan upptäckas snabbare än med de vanliga serologiska analyserna.
Dessutom kommer krav på bättre svensk blodsäkerhet från flera håll, det har bland annat aktualiserats i och med det svenska Nato-medlemskapet. Att Sverige inte använder NAT kan försvåra utbyte av blod med andra EU- och Natoländer. Svenskt blod och svenska blodkomponenter kan helt enkelt anses som för osäkra.
Trombocyter ett problemområde
Ett problemområde som Socialstyrelsen pekar på i sin utredning ”En stärkt blodverksamhet” är regionernas produktion av trombocyter. Det gäller både bristande tillgång på trombocyter och bristande säkerhet vid tillverkningen.
För att kort förklara trombocyter och trombocyttransfusioner:
Trombocyter, i vardagligt tal blodplättar, är livsviktiga för att blodet ska levra sig.
Transfusion av trombocyter är en behandling som man exempelvis ger i samband med cancerbehandling, då kroppens egna trombocyter far illa. Trombocyttransfusion är också en nödvändig behandling för att motverka livshotande blödningar vid stora blodförluster i samband med trauma eller för att ersätta förlorat blod under operationer.
Produktion i flera steg
Produktionen av trombocyter – och andra blodkomponenter som plasma och erytrocyter – inför transfusion sker i flera steg.
När en blodgivare donerat sitt blod delas blodet i regel upp i sina beståndsdelar; röda blodkroppar, plasma och trombocyter. På laboratoriet centrifugerar man blodet så det lägger sig i olika skikt. Därefter separeras blodet i röda blodkroppar, plasma och en mellankomponent som man sedan producerar trombocyter från.
De vita blodkropparna filtreras bort. Det gör man för att minska risken för att blodgivarens vita blodkroppar startar en immunologisk reaktion, som kan vara livsfarlig, hos mottagaren.
Störst risk för brist av tromboctyer
Färska trombocyter är en ständigt hotande bristvara i Sverige. Det går åt mycket, särskilt på universitetssjukhusen.
Många blodcentraler strävar därför efter att ha en viss överproduktion av trombocyter.
En för låg överproduktion är patientfarlig. Då finns det inte tillräckligt med trombocyter i händelse av en akut större traumasituation med flera skadade som behöver blod eller annat plötsligt ökat blodbehov.
– Färska trombocyter är den blodkomponent där det är störst risk för brist. Det skulle behövas centraliserad produktion för att jämna ut skillnader mellan olika delar av landet. Då skulle man också kunna producera mer trombocyter totalt sett och minska lite av den överproduktion man har idag, säger Linda Larsson.
Trombocyter är känsliga
Trombocyter är dessutom särskilt känsliga. Trombocyter ska ligga i näringslösning eller plasma och vaggas i en temperatur på 20-24 grader. Hållbarheten är bara fem till sju dagar.
– Det är kortare hållbarhet än mjölk, konstaterar Linda Larsson.
Risken finns också att bakterier kan växa till. Även om blodgivning sker aseptiskt kan det ibland ändå råka följa med bakterier från stickstället ner i blodpåsen.
– Det är inte lika allvarlig för plasma som man förvarar fryst eller röda blodkroppar som förvaras i kyla. Det är värre för trombocyter som förvaras i rumstemperatur.
21 olika sätt att göra trombocyter
I utredningen lyfter Socialstyrelsen fram regionernas varierande sätt att ta fram trombocyter för transfusion som ett problem.
”I Sverige finns det 21 olika sätt att göra trombocyter” är ett mycket talande citat från en verksamhetsrepresentant i en referensgrupp, skriver myndigheten.
Eftersom regionerna själva bestämmer hur de bedriver sina blodverksamheter har de olika produktionssystem och rutiner. Det leder till olika kvalitet och innehåll samt en långt ifrån optimerad produktion i Sverige som helhet, konstaterar myndigheten.
Budget står över ”best practice”
Regionala skillnader i budgetar, prioriteringar och kunskaper står många gånger över internationellt etablerad best practice eller forskning inom området, enligt Socialstyrelsen.
– Verksamheterna tar fram metoder själva och man har olika sätt och möjlighet att validera dem. Man delar oftast inte resultat och metoder med varandra. Det vore lättare om det var samlat till ett ställe, som då också har mer resurser, säger Linda Larsson.
Använder patogeninaktivering
Idag använder blodverksamheterna en rad åtgärder för att minimera risken att patogener som bakterier, virus och parasiter överförs från blodgivaren till den mottagande patienten.
Det handlar exempelvis om smittscreening av blodgivare med hjälp av tester för överförbara sjukdomar som hiv, hepatit och syfilis samt karenstider efter riskexponering i samband med sexuell kontakt eller resor. Planen för framtiden är också att alla regionernas blodverksamheter ska screena blodgivare med NAT.
Trots att riskerna med transfusion av blod och blodkomponenter som trombocyter minimeras genom dagens förebyggande åtgärder återstår en liten – men inte helt obefintlig – risk att eventuella patogener överförs.
Bakterietillväxt kan exempelvis leda till en sällsynt men mycket allvarlig transfusionsreaktion – sepsis, blodförgiftning.
I tolv regioner har blodverksamheterna därför infört en teknik som kallas patogeninaktiverkning för att ytterligare minska risken för överföring av smittämnen vid transfusion av trombocyter. Några använder dessutom patogeninaktivering för att behandla blodplasma.
Trombocyterna håller längre
Patogeninaktivering är en teknologi där man vanligtvis tillsätter en kemikalie som binder till DNA och/eller RNA och bestrålar med UV-ljus. Det gör att patogenerna hindras att föröka sig.
Metoden inaktiverar även den lilla mängd vita blodkroppar, leukocyter, som kan finnas kvar efter filtreringen. Det här minimerar risken för komplikationer hos bland annat stamcellstransplanterade patienter.
Patogeninaktivering gör också att de känsliga trombocyternas hållbarhet kan förlängas från fem till sju dagar.
Blodverksamheten på Karolinska universitetssjukhuset har använt sig av patogeninaktivering ända sedan 2007, något som tidningen Vårdfokus rapporterat om.
– Innan det infördes hade de två bakteriella transfusionsreaktioner under en period på två år. När de följde upp och jämförde efter införandet av patogeninaktivering hade de inte en enda bakteriell transfusionsreaktion på två år, berättar Linda Larsson.
Använder ingen metod alls
Ett annat sätt att öka patientsäkerheten vid framställning av trombocyter är bakterieodling. Med en sådan bakteriekontroll förlänger man även trombocyternas hållbarhet från fem till sju dagar. Det är en metod som används av blodverksamheterna i sju av landets regioner.
Men med hjälp av bakterieodling upptäcker man förstås bara just bakterier och inte andra patogener som virus och parasiter.
Två av landets regioner använder ingen särskild metod alls för att screena efter patogener när de framställer trombocyter. Något som bekymrar Socialstyrelsens utredare Linda Larsson.
Trombocyttransfusioner är livsnödvändiga, exempelvis för cancerpatienter som genomgått en benmärgstransplantation. Dessa patienter är samtidigt extremt infektionskänsliga.
– Bakteriell sepsis kan gå fruktansvärt illa. Det här är dessutom patienter som redan befinner sig i ett kritiskt läge, säger Linda Larsson.
Ingen jämlik vård
Enligt statistik från de svenska blodverksamheterna 2023 var hälften av den totala mängden av de drygt 60 000 trombocyter som framställdes under förra året patogenreducerade.
Socialstyrelsen konstaterar i sin utredning att patientsäkerheten vid transfusion av trombocyter varierar mellan regionerna. Det går emot visionen att vården ska vara jämlik i hela landet.
Kan skydda mot okända smittor
En fördel med patogeninaktivering är att teknologin kan skydda mot nya okända patogener där man idag helt saknar screeningmetoder.
– Patogeninaktivering är proaktivt på så sätt, säger Linda Larsson.
Det här är viktigt inte minst på grund av att smittpanoramat förändras som en följd av ett förändrat resemönster, migration och klimatförändringar.
– Om det skulle komma en ny blodsmitta som vi inte har någon test mot, finns möjligheten att ett patogeninaktiveringssystem skulle kunna oskadliggöra eller reducera smittan, säger Linda Larsson.
Dyrare men säkrare
Enligt Socialstyrelsen är patogeninaktivering en teknologi som är internationellt erkänd som en viktig bidragande faktor till ökad blodsäkerhet. Men flera av regionerna har av varierande anledningar, som bristande ekonomiska resurser, inte möjlighet att använda den.
Centraliserad storproduktion skulle kunna göra att dyrare men patientsäkrare metoder som patogeninaktivering kan införas, utöver införandet av NAT, anser Socialstyrelsen.
– Det skulle göra jättemycket både för att öka trombocytlagren och för att öka säkerheten, säger Linda Larsson.
– Fler och fler västländer har implementerat 100 procent patogeninaktivering för trombocyter. Det är åt det hållet utvecklingen går, och det är sannolikt att Sverige också kommer att hamna där till slut.